LABORATORIO EN EL ESTUDIO HEMATOLOGICO. Anemias.
En la actualidad, para el diagnóstico y evaluación de los trastornos hematológicos que afectan a las series blanca, roja y megacariocítica juegan un rol muy importante los contadores hematológicos de última generación.
Los métodos de recuento electrónico se basan en la medición de distintas propiedades:
- impedancia eléctrica: las células que atraviesan una abertura por la cual está pasando una corriente provocan cambios en la resistencia eléctrica que se registran como impulsos eléctricos.
- dispersión luminosa: aquí se detecta la luz dispersa, por reflexión externa de las superficies celulares o por transmisión y refracción a través de las células.
Estos instrumentos, que son muy estables y generalmente no requieren calibración interna, se basan en la determinación de partículas por su tamaño, brindando una medida más exacta del número de células y una valoración más precisa de los índices hematimétricos.
Además permiten conocer el índice RDW (Amplitud de Distribución de hematíes), que es una medida del grado de anisocitosis de las células rojas. Este índice (junto con VCM) permite diferenciar entre distintos estados anémicos por ejemplo, pacientes ferropénicos y pacientes con rasgo talasémico.
El recuento leucocitario diferencial automatizado se basa principalmente en un sistema de flujo continuo que permite analizar rápidamente miles de células y reducir significativamente el error estadístico del recuento. Los resultados de las cinco poblaciones leucocitarias se expresan en porcentaje y en concentraciones absolutas: neutrófilos, eosinófilos, basófilos, linfocitos y monocitos.
Los contadores hematológicos de nueva generación se basan en la combinación de varias tecnologías:
- Citoquímica, conductividad y medida de la densidad óptica: en estos instrumentos se somete cada célula a dos medidas consecutivas de impedancia y de absorción óptica que permiten las separaciones en siete poblaciones leucocitarias: neutrófilos, eosinófilos, basófilos, linfocitos, monocitos, linfocitos atípicos y células grandes inmaduras.
- Citoquímica, citometría de flujo y densidad óptica: aquí el análisis se realiza con tres sistemas analíticos: el contador hematológico ADVIA 120 consta de dos citómetros de flujo y un colorímetro.
Para el análisis de glóbulos blancos y el recuento diferencial leucocitario la muestra se colorea con la tinción de peroxidasa y luego se analiza con el citómetro de flujo. El instrumento mide el tamaño de las células utilizando la dispersión de la luz de una lámpara de tungsteno y la intensidad de la coloración de acuerdo a la absorbancia. El resultado se expresa en un citograma en el cual las células se separan en función del tamaño y la intensidad de la tinción de peroxidasa-absorbancia: neutrófilos, eosinófilos, basófilos, linfocitos, monocitos, células grandes indiferenciadas (blastos), hematíes nucleados y acúmulos de plaquetas.
El análisis diferencial de leucocitos es una herramienta de diagnóstico clínico importante para la identificación de anormalidades morfológicas. Para identificar subpoblaciones leucocitarias se usan reactivos monoclonales marcados con fluoresceína célula-específicos, confirmando la presencia de células inmaduras y atípicas en leucemias. En el ADVIA 120 se pueden diferenciar blastos y células atípicas (CD 34+) y granulocitos inmaduros (CD 13+ 16+).
En cuanto a la serie roja se basa en el mismo principio, pero aquí se utiliza una fuente de luz láser. Los hematíes (RBC) se presentan en un diagrama bidimensional (citograma) en función del VCM y de la CHCM. También se obtienen tres histogramas para los índices hematimétricos: VCM, HCM y CHCM.
El recuento de reticulocitos se realiza simultáneamente con el recuento de RBC (recuento de hematíes) expresándose el resultado en porcentaje y valor absoluto, como así también un conjunto de parámetros relacionados con ellos, a saber:
- Medición del contenido de Hb de los reticulocitos (CHr) en forma independiente de la medida de hemoglobina en los hematíes.
- Grado de absorbancia de los reticulocitos, lo cual permite diferenciar la subpoblaciones más inmaduras de los reticulocitos y su transformación en glóbulos rojos maduros.
- El volumen corpuscular medio de los reticulocitos (MCVr)
El recuento de plaquetas se realiza mediante un análisis
bidimensional midiendo el volumen y la densidad de cada célula
(de esta manera se eliminan las interferencias que pueden provocar algunos
elementos, tales como fragmentos celulares y microcitos). La mayor exactitud
en el recuento de plaquetas por el método bidimensional se debe
a la mejor discriminación entre plaquetas y otras partículas,
lo cual permite además el recuento de plaquetas cuyo volumen se
encuentre en el rango de 1 a 60 fl. Esto tiene importancia, por ejemplo
en un síndrome de Bernard-Soulier, un trastorno hemorrágico
con tiempo de sangría prolongado, trombocitopenia y plaquetas muy
grandes, que en otro método no permitiría el reconocimiento
de las plaquetas gigantes.
(Ver Plaquetas, recuento).
Los elementos básicos para clasificar anemias.
Los parámetros obtenidos en el contador hematológico permiten una orientación inicial con respecto a varias patologías hematológicas, conjuntamente con estas determinaciones como transferrina, saturación de transferrina, ferritina, reticulocitos, electroforesis de hemoglobina.
1) Indices hematimétricos
- MCV (Volumen Corpuscular Medio). Es una expresión, en términos absolutos, del volumen promedio de los eritrocitos. Los valores de referencia son 82 – 95 fl. Es una determinación muy útil en la diferen-ciación de las anemias microcíticas, macrocíticas y nomocíticas.
- MHC (Hemoglobina Corpuscular Media). Es el valor promedio de la hemoglobina contenida en cada eritrocito. Su valor de referencia es de 28 a 32 picogramos. Valores menores a 27 pg se observan en anemias microcíticas, mientras que valores mayores a 35 pg son típicos de anemias macrocíticas.
- MCHC (Concentración de Hemoglobina Corpuscular Media). Define la concentración de hemoglobina promedio por ml de eritrocitos. En adultos, los valores de referencia son 32 – 36 %. Sobre la base de valores de MCHC, la sangre puede ser definida como nomocrómica, hipocrómica o hipercrómica.
2) Morfología de hematíes.
RDW (Amplitud de distribución de glóbulos rojos): es una medida de la anisocitosis, indicando si la sangre analizada es “homogénea” o “heterogénea”. Representa el coeficiente de variación de la distribución volumétrica eritrocitaria. Los valores de referencia son 11,5 – 15,0 %.
3) Recuento de glóbulos rojos (RBC).
| Valores de referencia: | ||
| recién nacido: | 4,0 - 6,0 | 106/ µl |
| 3 meses | 3,2 - 4,8 | 106/ µl |
| 1 año | 3,6 – 5,2 | 106/ µl |
| 3 – 6 años | 4,1 – 5,5 | 106/ µl |
| 10 – 12 años | 4,0 – 5,4 | 106/ µl |
| adultos : hombres: | 4,5 – 6,5 | 106/ µl |
| mujeres: | 3,8 – 5,8 | 106/ µl |
4) Hemoglobina.
| Valores de referencia: | ||
| recién nacido: | 13,5 – 19,5 | g/dl |
| 3 meses | 9,0 – 13,0 | g/dl |
| 1 año | 10,5 – 13,5 | g/dl |
| 3 – 6 años | 12.0 – 14.0 | g/dl |
| 10 – 12 años | 11,5 – 14,5 | g/dl |
| adultos: hombres | 13,0 – 17,0 | g/dl |
| adultos: mujeres | 11,5 – 16,0 | g/dl |
5) Hematocrito.
| Valores de referencia: | ||
| recién nacido: | 0,44 – 0,64 | l/l |
| 3 meses | 0,32 – 0,44 | l/l |
| 1 año | 0,36 – 0,44 | l/l |
| 3 – 6 años | 0,36 – 0,44 | l/ll |
| 10 – 12 años | 0,37 – 0,45 | l/l |
| adultos: hombres | 0,40 – 0,54 | l/l |
| adultos: mujeres | 0,37 – 0,47 | l/l |
6) Leucocitos WBC.
| Valores de referencia: | ||
| recién nacido: | 10.000 – 6.000 | /µl |
| 3 meses | 18.000 – 6.000 | /µl |
| 1 año | 6.000 - 15.000 | /µl |
| 3 – 6 años | 5.000 – 15.000 | /µl |
| 10 – 12 años | 4.500 – 13.500 | /µl |
| adultos | 4.000 – 10.000 | /µl |
7) Reticulocitos:
| Valores de referencia: | ||
| recién nacido: | 20.000 - 150.000 | /µl |
| 3 meses a 12 años | 10.000 - 100.000 | /µl |
| adultos | 20.000 - 80.000 | /µl |
Los valores porcentuales son : en niños : 0,5 – 2,5 % - adultos : 0,5 – 1,5 %
8) Indices plaquetarios:
1 - MPV (Volumen plaquetario medio): este índice tiene una relación inversamente proporcional no lineal con el número de plaquetas. Sus valores de referencia son: 7,5 – 20,0 fl. El MPV está aumentando en enfermedades mieloproliferativas, talasemias heterocigotas alfa y beta, coagulación intravascular diseminada, procesos microangiopáticos, trombocitopenia por destrucción periférica.
Disminuye en pacientes con anemia aplásica, anemia megaloblástica, quimioterapia antitumoral, trombocitopenia por hipoplasia medular.
El MPV es normal en pacientes ferropénicos, por ello junto con el RDW y el MCV se utiliza para diferenciar sideropenia de talasemia heterocigota.
2 – MPC (Densidad de plaquetas o concentración media de plaquetas): es un indicador del estado de activación plaquetaria y sería así un indicador clínico útil en pacientes con riesgo de trombosis (dializados, diabéticos, fumadores, angina inestable, mujeres embarazadas). Las plaquetas son fundamentales en el proceso de coagulación que se inicia con el daño vascular o, incluso, por arterosclerosis de los vasos sanguíneos
Nuevos parámetros para el estudio de anemias
1) CHr (Contenido de hemoglobina de los reticulocitos): los reticulocitos son glóbulos rojos inmaduros que están presentes en sangre periférica por alrededor de un día en personas normales. El CHr es una medida directa de la Hb presente en los reticulocitos nuevos y en un indicador precoz de eritropoyesis deficiente en hierro.
El recuento y análisis de reticulocitos se utiliza en diversas situaciones clínicas:
- Identificación de deficiencia funcional del hierro: cuando los valores medios de las concentraciones de Hb de las RBC y de los reticulocitos difieren significativamente.
- Monitoreo del tratamiento con hierro: el parámetro CHr es mucho más sensible a la respuesta del suplemento de hierro que otros parámetros, tales como hematocrito, hemoglobina, MCV, RDW, MCH, Ferritina (esta última puede presentar variaciones en un proceso inflamatorio).
- Monitoreo de los efectos de la administración de eritropoyetina recombinante humana rHu – EPO en pacientes dializados tratados con hierro y eritropoyetina. (ver Reticulocitos)
2) Porcentajes de células Hipocrómicas (%H) y de células Microcíticas (%M). Cociente M/H.
El %H indica la cantidad de los glóbulos rojos hipocrómicos; el incremento de hipocromía es indicativo de eritropoyesis deficiente en hierro.
En la deficiencia de Fe como en las talasemias a y b, hay microcitosis e hipocromía tanto en los eritrocitos como en los reticulocitos. La relación M/H constituye un parámetro importante para la diferenciación entre rasgo talasémico y anemia por deficiencia de hierro:
M/H menor que 0,9 : se trata de una anemia ferropénica.
M/H mayor que 0,9 : se trata de una talasemia.
Clasificación de anemias:
Las anemias se pueden clasificar de acuerdo a distintos criterios. Los dos más importantes (según las últimas publicaciones) son:
1) Por su etiopatogenia :
A) Producción disminuida de eritrocitos: anemias arregenerativas o “centrales”;
a) Trastornos de la maduración eritroblástica
-Alteraciones de la hemoglobinogénesis.
-Anemia por carencia de hierro.
-Alteraciones en la utilización del hierro.
-Alteraciones en la síntesis del ADN.
-Déficit de Vitamina B12.
-Déficit del Acido fólico.b) Insuficiente producción de eritropoyetina.
-Nefropatía crónica.
-Hipotiroidismo.c) Lesión de la célula madre pluripotente.(CFU-s)
-Aplasia medular.
-Anemias reflactarias
-Infiltración neoplásica o leucémica de la médula ósea.
-Mielofibrosis.d) Lesión de los precursores eritroblásticos (BFU-E y CFU-E).
-Eritroblastopenia congénita (Blackfan – Diamond)
-Eritroblastopenia adquirida.
-Autoanticuerpos contra eritroblastos o sus precursores.e) Diseritropoyesis congénita.
B) Aumento en la pérdida de eritrocitos: anemias regenerativas “periféricas”.
a) Hemorragias.
-Agudas.
-Crónicas.b) Hemólisis.
Mecanismo congénito:
-Alteraciones de membrana: Esferocitosis hereditaria.
Estomatocitosis.
Eliptocitosis.
Hemoglobinuria paroxística nocturna.
Piropoiquilocitosis hereditaria.- Alteraciones de hemoglobina:
Hemoglobinopatias (S,C,D,E)
Talasemias.-Alteraciones metabólicas: Déficit de glucosa–6 fosfatodehidrogenasa.
Mecanismo adquirido:
-Mecanismo inmune (Enfermedad Hemolítica del recién nacido)
-Efecto mecánico (valvulopatía, microangiopatía)
-Agentes infecciosos.
-Trastornos metabólicos del organismo (síndrome de Zieve)
-Anemias hemolíticas inmunes:Anemia hemolítica autoinmune.
Anemia hemolítica isoinmune.
Anemia inducida por fármacos.
2) Clasificación morfológica: basada en el estudio de los índices hematimétricos de los autoanalizadores hematológicos, lo cual permite una orientación importante en las patologías hematológicas.
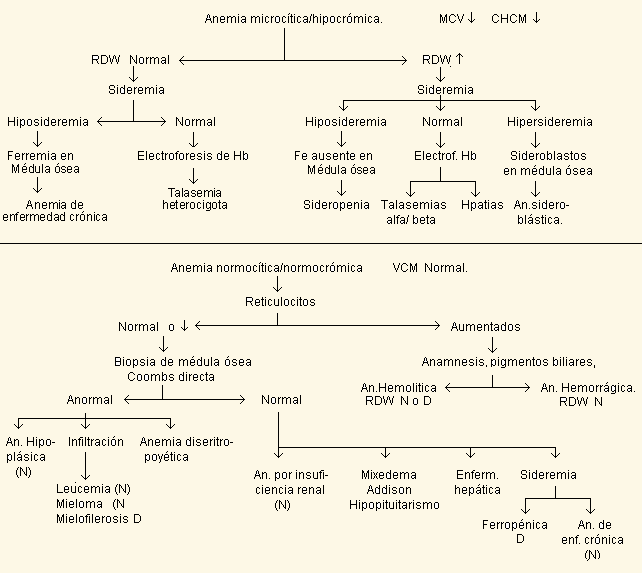
N = RDW Normal
D = RDW aumentado
(![]() ) = RDW disminuido
) = RDW disminuido
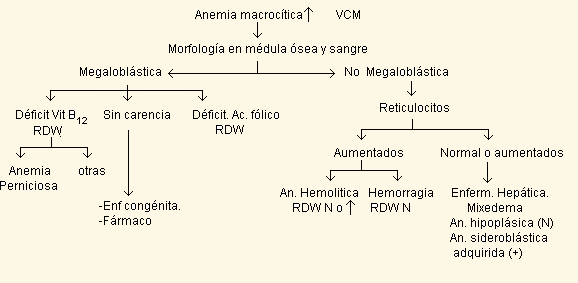
La clasificación morfológica propuesta por Bessman en 1986 se puede resumir en la siguiente tabla:
| MCV bajo |
MCV normal |
MCV alto | |||
| RDW Normal |
RDW Alto |
RDW Normal | RDW Alto |
RDW Normal | RDW Alto |
| Enfermedad crónica. |
Déficit de Fe |
Normal |
Déficit nutricional |
Anemias aplásica |
Déficit de folato y vitamina B12 |
| Talasemias heterocigotas | Talasemias S/beta Hemoglobinopatias |
Enfermedad crónica Hemoglobinopatías. Anomalías Enzimáticas. Esplenectomía. LLC. Anemia post Hemorrágica. Quimioterapia. Esferocitosis hereditaria. |
Hemoglobinopatías Mielofibrosis. Mielodisplasia |
Anemia neonatal | Anemia falcifor-me Anemia inmunohemolítica Preleucemia |
Otros parámetros de laboratorio:
Anemia por carencia de Fe;
- Transferrina
- Capacidad total de fijación de hierro. (CTFH)
- Porcentaje de saturación de transferrina.
- Ferritina.
Anemias hemolíticas:
- Haptoglobina: es una alfa 2-glucoproteína plasmática. La destrucción intravascular del eritrocito conduce a la liberación de hemoglobina (Hb) en la corriente sanguínea, fijándose esta última a la Haptoglogina (Hp). La formación del complejo Hb-Hp impide la excreción renal de la Hb plasmática, se metaboliza en el hígado y por lo tanto, los niveles plasmáticos de Hp disminuyen en los procesos de hemólisis.
- Hemosiderina en orina: en los procesos hemolíticos el plasma queda libre de Hp y los dímeros a-b de la Hb son filtrados por los glomérulos renales siendo reabsorbidos en las células tubulares renales y convertidos en hemosiderina.
- Hemopexina: los dímeros a-b que no se fijan a la Hp ni tampoco son procesados por filtración glomerular se oxidan a methemalbúmina, los grupos hemos se liberan y son fijados a una b-globulina: la hemopexina. El complejo hemo-hemopexina se cataboliza en hígado.
Bibliografía
1. Forzinetti E, Laudonio G: La classificazione morfologica delle anemie.
Haematology News. 2: 831, 1987.
2. Ceresetto MT, Machi AM et al: L’indice eritrocitario RDW nella
diagnostica differenziale delle microcitsosi. Haematology News. 2: 835,
1987.
3. Ravaglia F, Bonci F et al : Distinzione del tratto talassemico dalla
sideropenia mediante l’uso del RDW. Suppl. di Haematologica. Vol
77. 1: 41, 1992.
4. Brugnara C et al. Reticulocyte Hemoglobin Content to diagnose on deficiency
in children. JAMA (June 16, 1999).281: 23. 2225-2230.
5. Todd-Sanford-Davidsohn. Diagnóstico y Tratamiento Clínicos
por el Laboratorio. Salvat. 8ª edición.
6. Sans Sabrafen. Hematología Clínica. Edición Española.
7. Chediak Roberto. Curso de Hematología. Ed. Universitaria.
8. Sultan C, Gouault Heilmann m, Imbert M. Aide-Memoire d’Hematologie.
Ed. Flammarion.
9. LevinJ, bessman JD. Te inverse relation between platelet volume and
platelet number. J Lab Clin Med 1983; 101: 295-307.
10. Bessman JD. New parameters on automated hematology instruments. Lab
Med 1983; 8: 488-91.
11. LotharT. Clinical Laboratory Diagnostics: Use and assessment of clinical
laboratory results, English edition, 1998.
12. Lockitch G. Handbook of Diagnostic Biochemistry and Hematology in
Normal Pregnancy. CRC Press, Inc. United States of America, 1993.