|
RENINA
Sinonimia: actividad de renina plasmática (PRA)
Método: RIA.
En líneas generales para determinar la actividad de renina plasmática
se incuba el plasma a 37ºC sin añadir angiotensinógeno
(sustrato de renina). La enzima activada por la temperatura convertirá
el angiotensinógeno en angiotensina I (AI). La concentración
de angiotensina I total (después de la incubación) y la
preexistente en el plasma se determinan por RIA. La actividad de renina
plasmática (ARP) se expresa como la cantidad de AI generada por
unidad de tiempo a la que previamente se le descontó la cantidad
de angiotensina I preexistente en el plasma determinada en un control
incubado a 4ºC.
Muestra: plasma con EDTA.
Luego de centrifugar la muestra a temperatura ambiente separar el plasma
y freezar a –20ºC (si se dispone de centrífuga refrigerada
utilizarla para centrifugar). Puede ser almacenado hasta 1 mes. Los ciclos
de congelado/descongelado deben ser evitados debido a la posible activación
de la prorenina. En el momento de la extracción la muestra no debe
ser colocada en baño de hielo debido a que puede ocurrir la crioactivación
de la prorenina conduciendo a valores falsamente elevados de PRA. Muestras
sin centrifugar son estables 6 horas sin acumulación significativa
de angiotensina I. No se deben emplear muestras hemolizadas debido a que
los glóbulos rojos contienen angiotensinasas. La heparina debe
ser evitada como anticoagulante. El EDTA es preferido debido a que actúa
no sólo como anticoagulante sino que también inhibe la enzima
convertidora de angiotensina y otras enzimas hidrolíticas que clivan
la angiotensina.
Valor de referencia: De pie: 0,9-4,1 ngA1/ml/hora
Acostado: 0,5-2,6 ngA1/ml/hora
A1: Angiotensina 1
Significado clínico:
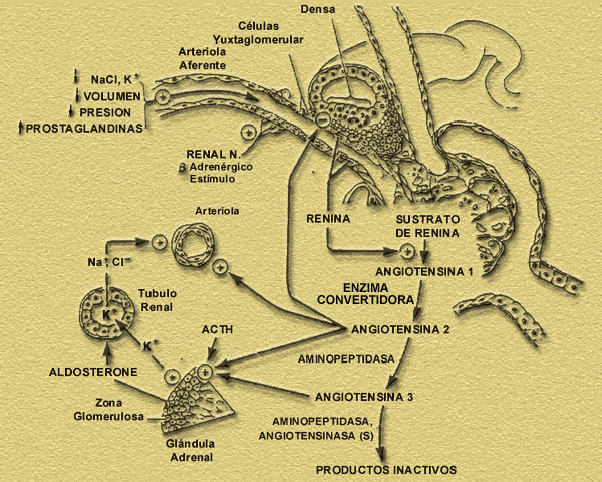
El sistema renina-angiotensina-aldosterona representa un elemento
fundamental en la regulación de los volúmenes y del equilibrio
hidroelectrolítico. La renina producida en el aparato yuxtaglomerular
es una enzima que actúa sobre el angiotensinógeno, globulina
de síntesis hepática y liberada a la circulación,
para formar la angiotensina I (inactiva) y luego convertirla en angiotensina
II por una enzima de origen pulmonar llamada convertasa. La angiotensina
II es un potente y selectivo agente estimulante de la secreción
de aldosterona por la zona glomerular corticosuprarrenal y vasoconstrictor.
La renina se mide en términos de su actividad enzimática
y no de su masa. La actividad de renina es medida indirectamente por la
capacidad del plasma del paciente de generar angiotensina I.
Como los niveles de renina varían con el balance de sodio es útil
interpretar sus valores en conjunto con los valores de sodio urinario.
Además es útil medir sodio sérico, potasio urinario
y sérico.
Factores como momento del día, postura, ingesta de sal y diuréticos
o uso de otras drogas debe ser documentados para una apropiada interpretación
del test.
Utilidad clínica:
- Diagnóstico diferencial de hipertensión.
- Diagnóstico de hipertensión arterial renovascular. Un
valor bajo excluye el diagnóstico de hipertensión arterial
renovascular. Valores elevados se encuentran también en pacientes
con hipertensión arterial esencial y otros tipos de enfermedad
renal.
Para diagnosticar hipertensión renovascular se utilizan test
de estímulos como la furosemida. Hiperrespuestas también
se observan en feocromocitoma, síndrome de Bartter y en hipertensión
esencial con niveles elevados de renina.
- Pronóstico de la respuesta a la corrección quirúrgica
de una lesión renal vascular o nefrectomía. Se determina
renina plasmática en muestras obtenidas por cateterización
venosa renal selectiva.
Variables preanalíticas:
Aumentado:
En fase lútea del ciclo menstrual y durante el embarazo debido
en parte a la actividad antagonista mineralocorticoide de la progesterona,
ayuno (total en individuos obesos), variación circadiana (máximo
antes del despertar), deambulación, ejercicio, repetidos ciclos
de congelado y descongelado de la muestra, contacto de la sangre entera
o plasma con hielo (puede causar crioactivación), dieta pobre en
sodio.
Disminuido:
Edad, dieta elevada en sodio, ingestión de licorice, fase folicular
del ciclo menstrual, almacenamiento de la muestra a 37 °C, altitud,
frío, raza negra, variación circadiana nadir a las 20 horas.
Variables por enfermedad:
Aumentado:
Déficit de 21 hidroxilasa perdedora de sal, insuficiencia adrenal
primaria, hipertensión severa o maligna, enfermedad renal unilateral
con hipertensión maligna o severa, enfermedad del parénquima
renal, tumores secretantes de renina, feocromocitoma, estados edematosos:
cirrosis, hepatitis, nefrosis, falla cardíaca congestiva; insuficiencia
adrenocortical.
Hiperaldosteronismo secundario, hiperplasia de las células yuxtaglomerulares,
síndrome de Bartter, hipertensión renovascular, insuficiente
sustitución mineralocorticoidea en enfermedad de Addison, transplante
renal.
Disminuida:
Déficit de 11 y 17 hidroxilasa en sus formas hipertensivas, aldosteronismo
primario, debido a adenoma adrenal, aldosteronismo pseudo primario o idiopático,
aldosteronismo suprimible por glucocorticoides, carcinoma adrenal con
exceso de mineralocorticoides, hipertensión esencial con disminución
de renina, ciertos pacientes con enfermedad del parénquima renal,
síndrome de Liddle (pseudohiperaldosteronismo), desórdenes
autónomos con hipertensión postural, sujetos uninefrectomizados,
bloqueantes adrenérgicos inducidos por drogas, hiperkalemia, alcoholismo
crónico, pre-eclampsia comparado con un embarazo normal.
Variables por drogas:
Aumentado:
Captopril, clorpropamida, vasodilatadores, diazóxido, enalapril,
estrógenos, guanetidina (en pacientes deplecionados de sodio),
hidralazina, lisinopril, minoxidil, nifepidina, anticonceptivos orales,
diuréticos (amiloide, espirinolactona, triamtereno), diuréticos
tiazídicos (bendroflumetiazida, clortalidona), glucocorticoides,
meticlotiazida, opiáceos, amiloride, azosemida, furosemida, diltiasem,
doxazosin, laxantes (abuso) .
Disminuido:
Bloqueantes ß adrenérgicos (propanolol), angiotensina (en
forma endovenosa), aspririna, carbenoxolona, clonidina, deoxicorticosterona,
guanetidina (en pacientes con sodio normales), indometacina, licorice,
metildopa, administración de potasio, prazosin, reserpina, ingestión
de mineralocorticoides, propanolol, péptido atrial natriurético,
antiinflamatorios, carbenoxolona, ibuprofeno, ciclosporina, metoprolol.
Bibliografía:
1- LotharT. Clinical Laboratory Diagnostics: Use and assessment of clinical
laboratory results, English edition, 1998.
2- Tietz N. W. Clinical Guide to Laboratory test, edited by W.B. Saunders
Company, third edition, United States of America ,1995.
3- Young D. Effects of Preanalytical Variables on Clinical Laboratory
Test . AACC, second edition, 1997.
4- Burtis C. and Ashwood E. Tietz Textbook of Clinical Chemestry, W.B.
Saunders Company, third edition, United States of America,1999.
5- Young D. Effects of Drugs on Clinical Laboratory Test, AACC, third
edition, 1990.
6- Wilson & Foster. Williams Textbook of Endocrinology. 8 th Edition
W.B. Saunders Company 1992.
|